Il tumore ovarico come stadiare e trattare?
- Gastroepato
- Oncologia
- Il cancro ovarico
-
Il cancro ovarico clinica e stadiazione
Nello studio dell'ovaio, I' ecografia riveste il ruolo di
metodica principale come metodica fondamentale di primo livello, per tutta una
serie di motivi
In primis l'ecografia è una metodica non
invasiva, che non usa radiazioni ionizzanti e/o mezzi di contrasto ed è I'
ideale per lo studio
delle donne in giovane età. Ma con questa tecnica vengono studiate non soltanto donne, ma anche
ragazzine e spesso le bambine.
Essa è spesso in grado di risolvere immediatamente e puntualmente
iI problema diagnostico.
La TC pelvica svolge un ruolo estremamente limitato ma trova ovviamente
indicazione, essendo la metodica più importante, più utilizzata oggi per la stadiazione
del carcinoma dell' ovaio.
La risonanza magnetica ha un ruolo estremamente importante, crescente, perché è
utilizzata nella caratterizzazione delle cisti ovariche complesse, che I'ecografia non riesce a
studiare con sicurezza se sono lesioni benigne o maligne e ha un ruolo molto
importante anche
nella stadiazione della patologia maligna dell' utero.
La radiologia convenzionale è una metodica un po' obsoleta, non più utilizzata per queste
cose, ha ancora un ruolo, con questa tecnica, che è I'isterosalpingografia, attraverso la quale
c'è una iniezione di mezzo di contrasto nella cavità uterina, il passaggio
nelle tube e la
dimostrazione della pervietà tubarica. Quindi è una metodica utilizzata tantissimo nello studio
delle donne con problemi di sterilità o di ridotta fecondità.
Adesso
questa metodica è stata rimpiazzata dalla ecografia con il mezzo di contrasto, che
ha un suo significato. Il contrasto
ecografico entra nella cavità uterina ed esce nel peritoneo, con il
vantaggio di non irradiare
queste giovani pazienti.
è una neoplasia
molto comune, che rappresenta la terza neoplasia in ordine di importanza nella
donna, ma è anche la patologia
neoplastica più grave e più
letale di quelle dell' ambito ginecologico.
Viene diagnosticata
frequentemente in uno stadio
avanzato (lo stadio III ), e in questo stadio, ad oggi, la sopravvivenza
a 5 anni è solo del 35%.
La maggior parte di questi tumori ovarici riconoscono la trasformazione
neoplastica di una linea cellulare epiteliale, e vengono
differenziati in invasivi e borderline. Il borderline è
più comune nella donna giovane ed ha,
ovviamente, una aggressività biologica notevolmente ridotta.
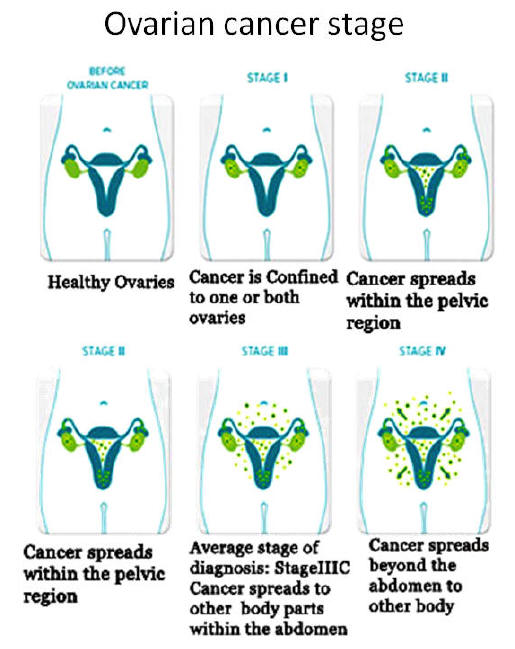 Lo stadio I prevede una malattia confinata
a una o a entrambe le ovaie. Come voi sapete, l'ovaio è circondato da una sottile capsula
epiteliale. Facilmente il tumore diffonde dall' ovaio in cavità peritoneale, esfolia, cade nel peritoneo e insemenza la
cavità peritoneale.
Lo stadio I prevede una malattia confinata
a una o a entrambe le ovaie. Come voi sapete, l'ovaio è circondato da una sottile capsula
epiteliale. Facilmente il tumore diffonde dall' ovaio in cavità peritoneale, esfolia, cade nel peritoneo e insemenza la
cavità peritoneale.
Se facciamo diagnosi a questo stadio la sopravvivenza di una paziente è
elevatissima, a prescindere dalle dimensioni del tumore ovarico.
Lo stadio II prevede l'estensione locale agli organi pelvici, quindi
infiltrazione
dell'utero e delle tube, impianti sulla sierosa del colon
pelvico o anche una disseminazione
peritoneale microscopica. Ovviamente in queste forme di stadiazione locale a volte la risonanza
magnetica dà qualcosa in più. Il carcinoma endometrioide dell'ovaio spesso ha come condizione
sincrona un
carcinoma dell'endometrio.
Lo stadio III è quello che ci interessa di più perché è
a questo livello che facciamo
diagnosi
più frequentemente e in cui la diagnostica per immagini è più importante, e per
la
localizzazione peritoneale e per la localizzazione linfonodale.
Succede che gli
impianti neoplastici che cadono dalle ovaie si muovono nella cavità peritoneale,
si muovono
seguendo i movimenti del fluido del peritoneo, che dipendono dal movimento
del diaframma, che
dipendono dalla peristalsi delle anse e che hanno un movimento in senso orario,
che va dal basso, lungo la loggia parieto-colica destra e lo spazio
sottodiaframmatico destro e poi per caduta, per gravità, tendono a tornare giù
verso il Douglas.
Le metastasi peritoneali più comunemente si sviluppano o
nei recessi in basso, come nello sfondato pelvico, nei recessi più declivi del peritoneo del cavo
del Douglas, oppure nelle zone in cui la velocità, il movimento del fluido peritoneale è più
lento, quindi nello spazio parieto- colico e nello spazio
sottodiaframmatico destro. Lo spazio è
molto piccolo, il fluido rallenta, quindi è più facile che
possano attecchire in quelle sedi.
Questi sono pazienti che presentano versamento ascitico neoplastico, un liquido
che appare scuro,
ipodenso sotto il pennello della tac, liquido che
riempie la cavità peritoneale e che sembra far galleggiare all' interno gli organi
parenchimatosi e le anse intestinali. La differenza tra queste
due immagini, apparentemente
simili, sta nella causa di questo versamento ascitico. Il
versamento ascitico può essere non
neoplastico, per esempio nel paziente con cirrosi epatica o scompenso cardiaco,
per esempio. Ma nel caso di un versamento ascitico neoplastico, si possono
osservare delle masse
ovalari in questi paziente con un carcinoma dell' ovaio.
Perché il drenaggio dei liquidi peritoneali si attuano attraverso
i linfatici del diaframma. In caso di neoplasia anche il diaframma si modifica
nell'imaging. Da diaframma perfettamente sottile e regolare, diventa con aspetto
nodulare, infiltrato da neoplasia, ecco perché il chirurgo deve sempre
andare a prendere dei
piccoli campioni del diaframma.
La malattia peritoneale ha delle localizzazioni abbastanza particolari, che bisogna
conoscere.
Si possono avere anche metastasi a distanza, per esempio all' interno del fegato, all'
interno della milza, e, se le condizioni della diffusione della patologia sono
queste, allora si può parlare di IV stadio
per la neoplasia. Occorre però distinguere, sempre, se le metastasi sono a
partenza dal peritoneo ed infiltrano secondariamente il fegato, perchè li
apprezziano nella fessura del legamento falciforme, o all'ilo del fegato, nel legamento venoso e
sotto la capsula della milza. Quindi sono delle lesioni ancora peritoneali adese agli organi
parenchimatosi.
La malattia peritoneale è facilmente riconoscibile.
L' altra caratteristica sono le calcificazioni, che ci aiutano molto e si
vedono bene anche con l'ecografia, come piccole formazioni iperecogene. Ci può
essere un interessamento dell'omento che appare pieno di calcificazioni.
Tipica è, infatti, la localizzazione neoplastica peritoneale sul grande omento, non si sa
bene perché,
però la totalità delle pazienti che ha malattia peritoneale da carcinoma ovarico
ha un coinvolgimento del grande omento.
Anche la radice del mesentere può essere sede di malattia, ed è
molto importante
riconoscere la malattia del mesentere perché il chirurgo non ci
può arrivare. Quindi dire al
chirurgo che c'è un coinvolgimento del mesentere significa dirgli
che non potrà essere radicale
con la paziente interessata.
Essa avviene attraverso tre vie.
Lungo i
vasi ovarici sale ai
linfonodi del retroperitoneo, lungo i l legamento largo va ai linfonodi
iliaci e lungo il
legamento rotondo va ai linfonodi iliaci esterni e inguinali.
Quindi bisogna andare a guardare
anche i linfonodi inguinali. Ecco perché bisogna fare una TC che
comprenda anche le zone
inguinali. I linfonodi sono abbastanza facilmente identificabili. I linfonodi
interessati sono i
retroperitoneali, poi accanto al decorso dell ' aorta, quindi para-aortici,
oppure i linfonodi inguinali interni
e questo è un linfonodo calcificato esterno, extra-addominale, quindi
nella zona inguinale,
calcificati come calcificato è il tumore primitivo
dell'ovaio.
La diagnostica per
immagini, la TC e le altre metodiche, non consentono sempre di
stabilire se un linfonodo è
metastatico o no con sicurezza quando è piccolo. L'unico criterio che
abbiamo sono le sue dimensioni. Consideriamo metastatici tutti i linfonodi con un
diametro trasversale maggiore di 1
cm. Unica eccezione sono i linfonodi dell'angolo pericardio - frenico, che, siccome sono molto
rari, vengono considerati metastatici quando hanno un diametro di 0,5 cm.
 Lo stadio IV prevede l'invasione per via ematogena, quindi organi.
Principalmente il
fegato, il polmone e la pleura. Sono questi qua i t r e organi maggiormente interessati.
A questo stadio purtroppo la sopravvivenza < 10% dei casi, il versamento pleurico si può caratterizzare
come metastatico soltanto
quando noi vediamo l'ispessimento dei foglietti pleurici o addirittura i noduli lungo la
superficie della pleura.
Lo stadio IV prevede l'invasione per via ematogena, quindi organi.
Principalmente il
fegato, il polmone e la pleura. Sono questi qua i t r e organi maggiormente interessati.
A questo stadio purtroppo la sopravvivenza < 10% dei casi, il versamento pleurico si può caratterizzare
come metastatico soltanto
quando noi vediamo l'ispessimento dei foglietti pleurici o addirittura i noduli lungo la
superficie della pleura.
In tutti gli altri casi possiamo
dire che c'è soltanto un versamento
pleurico e anche se c'è un ispessimento del peritoneo, questo non basta
per definire che una paziente è
al quarto stadio della neoplasia, ma bisogna richiedere la citologia del liquido
pleurico.
La malattia epatica è molto importante dal punto di vista del trattamento
chirurgico.
Molto spesso, quasi sempre, le metastasi non si repertano nel parenchima del fegato,
ma infiltrano la
capsula glissoniana, con quest'aspetto di lente biconvessa. In questo caso
possono essere
staccate e scollate senza dover toccare il fegato. Se invece il nodulo
sta all ' interno del
fegato, il trattamento chirurgico deve prevedere per forza una
resezione cuneiforme segmentarla
o subsegmentaria. Perciò è fondamentale dire al chirurgo se c'è malattia intraepatica
o extraepatica, bisogna essere in grado di riconoscerlo.
La chirurgia è il primo trattamento per questa patologia e prevede
I' isteroannessiectomia, I'omentectomia, di base, la Iinfoadenectomia pelvica e paracolica, il
lavaggio, con le biopsie per stadiazione, della superficie
peritoneale, seguito da chemioterapia
con taxolo e ci spiatino come farmaci di prima linea.
Con questo tipo di approccio però due terzi delle pazienti, anche
se hanno una risposta
completa, poi vanno incontro a recidive della malattia. Motivo per cui chirurghi generali e
ginecologi cominciano a fare per queste patologie delle chirurgi e
estremamente più aggressive,
che sono peritonectomie seguite da una
particolare chemioterapia, che è una chemioterapia che si fa all ' interno della cavità
peritoneale. Si chiama chemioipertermia intraperitoneale.
Qual è
il vantaggio della chemioipertermia intraperitoneale?
Che la quantità
di farmaco somministrata per via intraperitoneale è maggiore rispetto a quella somministrata per
via endovenosa, e che c'è una sorta di facilitazione da parte di
queste soluzioni che vengono
riscaldate e che vanno nel peritoneo. Questo innalzamento di
temperatura del peritoneo comporta
una maggiore efficacia del farmaco. Quindi c'è una sinergia tra
il riscaldamento del peritoneo e
l'azione del chemioterapico. Non si tratta ancora di un'indicazione
assoluta per il carcinoma
dell' ovaio, ma tali tecniche si stanno cominciando cominciando a praticare in molti centri
oncologici.
Compito del radiologo è riferire al chirurgo, seguendo un po' lo schema
del PCI, il
Peritoneal Cancer Index, qual'è il carico di malattia che nel caso di
diffusione di lesione al peritoneo, che in questo caso è
elevatissimo, quasi a
livelli di uno score di 39, quindi è difficile essere radicali in questi
trattamenti. Quindi si parte dal PCI per la valutazione
della
programmazione e poi si avvisa il chirurgo dove è il carico di malattia,
che talora, purtroppo, pur non essendoci tanta massa, però il tumore è messo in
zone difficili
all' ilo epatico, nel legamento falciforme, nel legamento tra milza e
stomaco, quindi
gastrosplenico, accanto alla radice del mesentere - dove è difficile
arrivare.
Per lo studio alcuni autori ritengono di completare lo studio con la risonanza magnetica e con la
PET, in realtà gli unici vantaggi
di RM e PET sembrano essere, al momento sulla infiltrazione
delle anse intestinali. Esistono
studi abbastanza recenti sulle possibilità della diffusione in
questo ambito, ma i vantaggi
rispetto alla TC non sono significativamente emersi.
E per quanto riguarda la PET, I'indicazione
è per il follow-up delle pazienti che hanno ancora livelli di Ca-125 elevati, perché hanno
malattia biologicamente presente, e TC negativa. Può succedere che alla TC non si veda nulla e
la paziente abbia piuttosto elevati valori di marcatore Ca-125. In questi caso può essere utile
la PET fondamentalmente. Di contro, i l problema è che la PET non capta
completamente le lesioni
mucinose, quindi il carcinoma mucinoso dell'ovaio è completamente muto alla PET.
E' una metodica che chiunque riesce a leggere. Si tratta di una attività
radiometabolica che può rilevarsi ovunque, dallo spazio sottodiaframmatico allo
scavo pelvico.Si tratta di
nuclei che comunque, anche se
con maggiore difficoltà, sono identificabili bene con la TC.
Il ruolo importante è quello della sorveglianza di
queste
pazienti, che si sottopongono ad exeresi chirurgica, effettuano chemioterapia e
tornano per i follow-up.
indice argomenti sui tumori
 Lo stadio I prevede una malattia confinata
a una o a entrambe le ovaie. Come voi sapete, l'ovaio è circondato da una sottile capsula
epiteliale. Facilmente il tumore diffonde dall' ovaio in cavità peritoneale, esfolia, cade nel peritoneo e insemenza la
cavità peritoneale.
Lo stadio I prevede una malattia confinata
a una o a entrambe le ovaie. Come voi sapete, l'ovaio è circondato da una sottile capsula
epiteliale. Facilmente il tumore diffonde dall' ovaio in cavità peritoneale, esfolia, cade nel peritoneo e insemenza la
cavità peritoneale. Lo stadio IV prevede l'invasione per via ematogena, quindi organi.
Principalmente il
fegato, il polmone e la pleura. Sono questi qua i t r e organi maggiormente interessati.
A questo stadio purtroppo la sopravvivenza < 10% dei casi, il versamento pleurico si può caratterizzare
come metastatico soltanto
quando noi vediamo l'ispessimento dei foglietti pleurici o addirittura i noduli lungo la
superficie della pleura.
Lo stadio IV prevede l'invasione per via ematogena, quindi organi.
Principalmente il
fegato, il polmone e la pleura. Sono questi qua i t r e organi maggiormente interessati.
A questo stadio purtroppo la sopravvivenza < 10% dei casi, il versamento pleurico si può caratterizzare
come metastatico soltanto
quando noi vediamo l'ispessimento dei foglietti pleurici o addirittura i noduli lungo la
superficie della pleura.